Tulehduksellinen suolistosairaus eli IBD tarkoittaa elinikäistä suoliston tulehdustautia, jonka syy on tuntematon. Taudin lyhenne IBD tulee englannin kielen sanoista inflammatory bowel disease. Tulehdukselliset suolistosairaudet ovat yleistyneet meillä ja muissa länsimaissa erittäin nopeasti viimeisten 10–15 vuoden aikana.
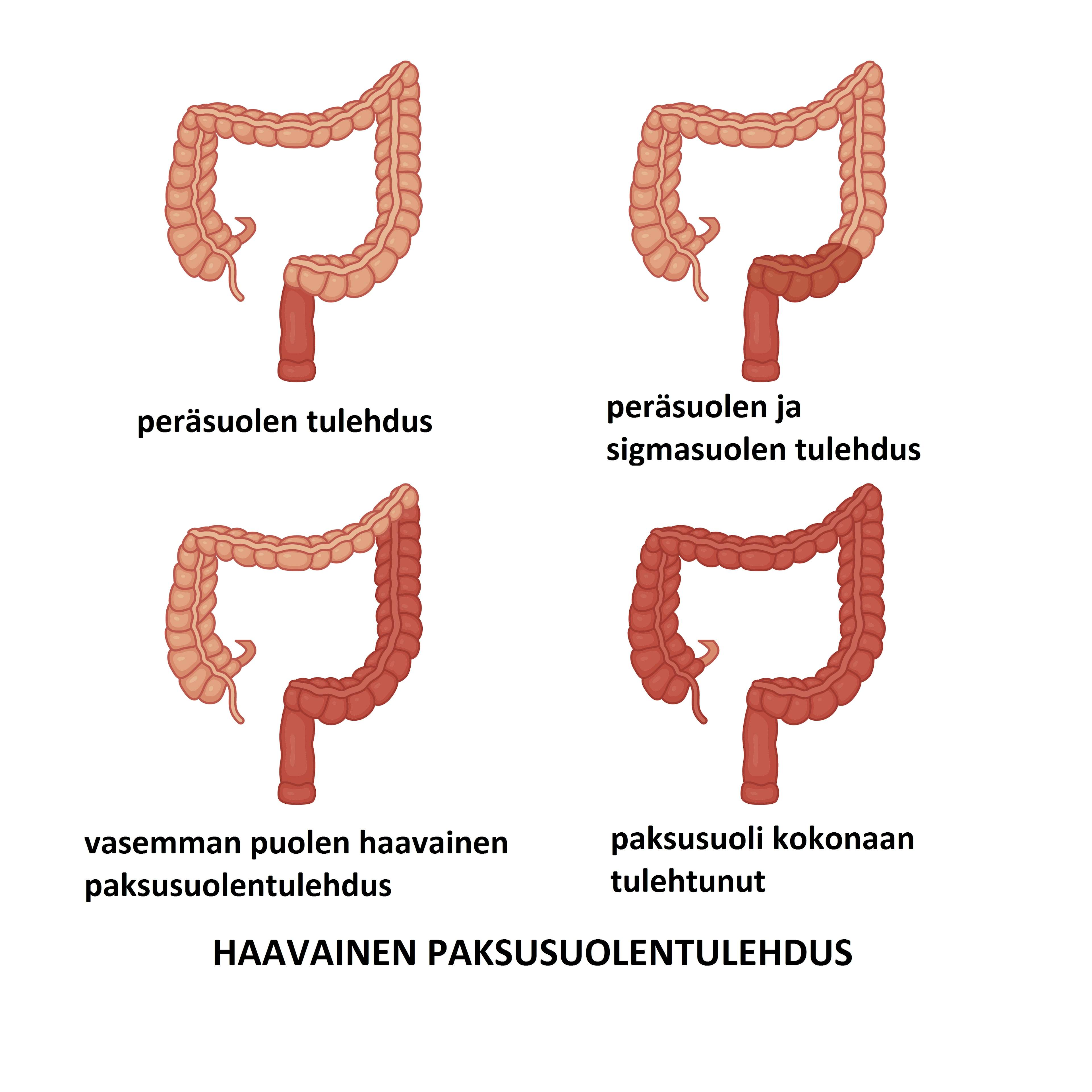
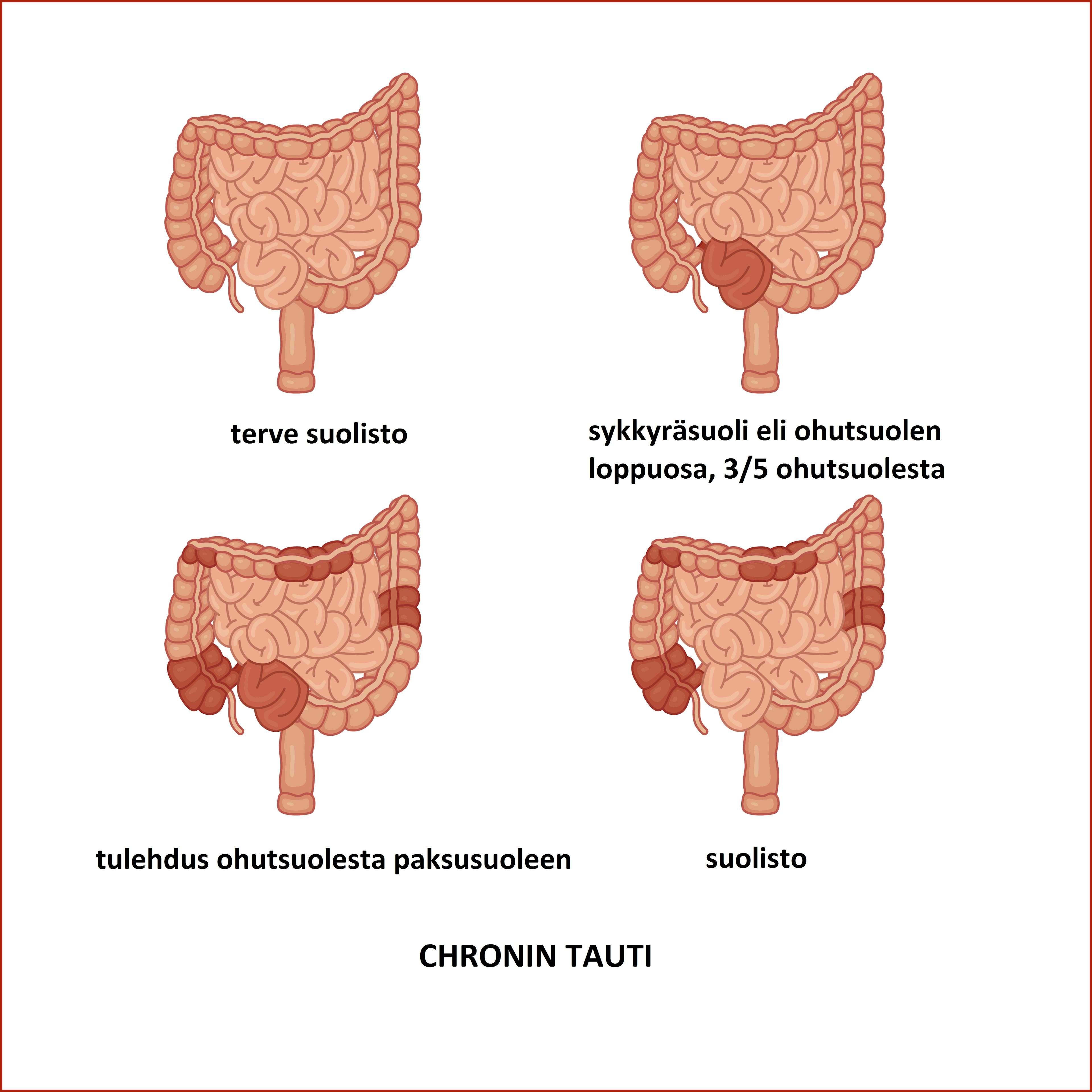
Tavallisimmat tautimuodot ovat Crohnin tauti ja krooninen paksusuolen tulehdus, josta käytetään myös nimiä haavainen paksusuolitulehdus, ulseroiva koliitti ja colitis ulcerosa. Osalla potilaista tautia ei voi luokitella kumpaankaan ryhmään, jolloin puhutaan välimuotoisesta eli luokittelemattomasta kroonisesta koliitista tai kroonisesta paksusuolentulehduksesta, jonka lyhenne on IBDU (unclassified).
IBD alkaa yleensä nuoruusiässä. Taudin tavallisimpia oireita ovat pitkittynyt ripuli ja tihentynyt ulostustarve, vähitellen ulosteen joukkoon voi ilmaantua verta. Myös ulostuspakkoa voi esiintyä. Nuori voi olla poikkeuksellisen väsynyt anemian vuoksi. Sairaus voi häiritä kasvua ja murrosiän kehitystä.
Osalla IBD-potilaista alkuvaiheen vaiva voi olla epämääräinen vatsakipu ja väsymys. Tämän kaltaisia oireita voi olla ajoittain lähes kenellä tahansa, mutta vaivan pitkittyessä on syytä hakeutua tutkimuksiin. IBD:n alkuvaiheessa on tärkeä varmistua, ettei kyse ole bakteeri- tai virusinfektiosta tai suoliston alkueläin- tai loistartunnasta. Varsinaisen taudin seulontaan on käytössä ulostetesti (kalprotektiini), joka kuvaa suolen tulehdustilaa ja, jonka koholla oleva arvo voi viitata IBD:n mahdollisuuteen.
Tulehduksellisiin suolistosairauksiin on hoitoja, kuten lääke-, ravitsemus- ja leikkaushoito. Hoidon tarkoituksena on oireettomuus ja suoliston tulehduksen sammuttaminen.
IBD on osittain perinnöllistä. Jos suvussa on tulehduksellisia suolistosairauksia, on lapsella hieman suurempi riski sairastua IBD:hen verrattuna terveiden vanhempien lapsiin.